No es locura, es desarrollo
DESPUÉS DE lidiar con una nueva ronda de peleas jurídicas, Lorena Beltrán regresó a su casa devastada. Con el ánimo por los suelos, ingresó a la vivienda que comparte con su gato y encontró una buena cantidad de pastillas. Inmersa en un momento de crisis –de esos en los que, dice, es imposible razonar– se las tomó. Tenía 21 años y, por más que lo había intentado, pues ya había consultado a un psicólogo, no conseguía salir del hoyo. La ideación suicida no se iba.
“Estaba teniendo comportamientos típicos de ansiedad, como comer en exceso o no comer, y me arrancaba el pelo –dice–. Con estas cosas, relacionadas con la conducta, el psicólogo me ayudó mucho. Pero ya llegué a un punto en el que no veía salida. Es una tortura. Es un pensamiento que no te suelta, está contigo en todo momento”.
Su caso no es extraordinario. En Colombia, según el texto de la nueva Política Nacional de Salud Mental, ha habido un incremento sustancial en la tasa de intento de suicidio: “En 2009, fue de 1,8 por 100.000 habitantes y en 2017, de 52,4, según la cifra preliminar reportada por el Sivigila (Sistema Nacional de Vigilancia en Salud Pública)”. El mismo documento indica que entre 2009 y 2016 murieron por esta causa 17.522 personas y que, en 2017, la cifra de suicidios (preliminar) fue de 2.097.
Hoy, tres años después, Lorena recuerda que nada más tragar las pastillas se arrepintió, llamó a un amigo y acudió a una clínica. Pasados unos días, buscó ayuda psiquiátrica. El diagnóstico: trastorno depresivo mayor, ansiedad generalizada e ideación suicida.
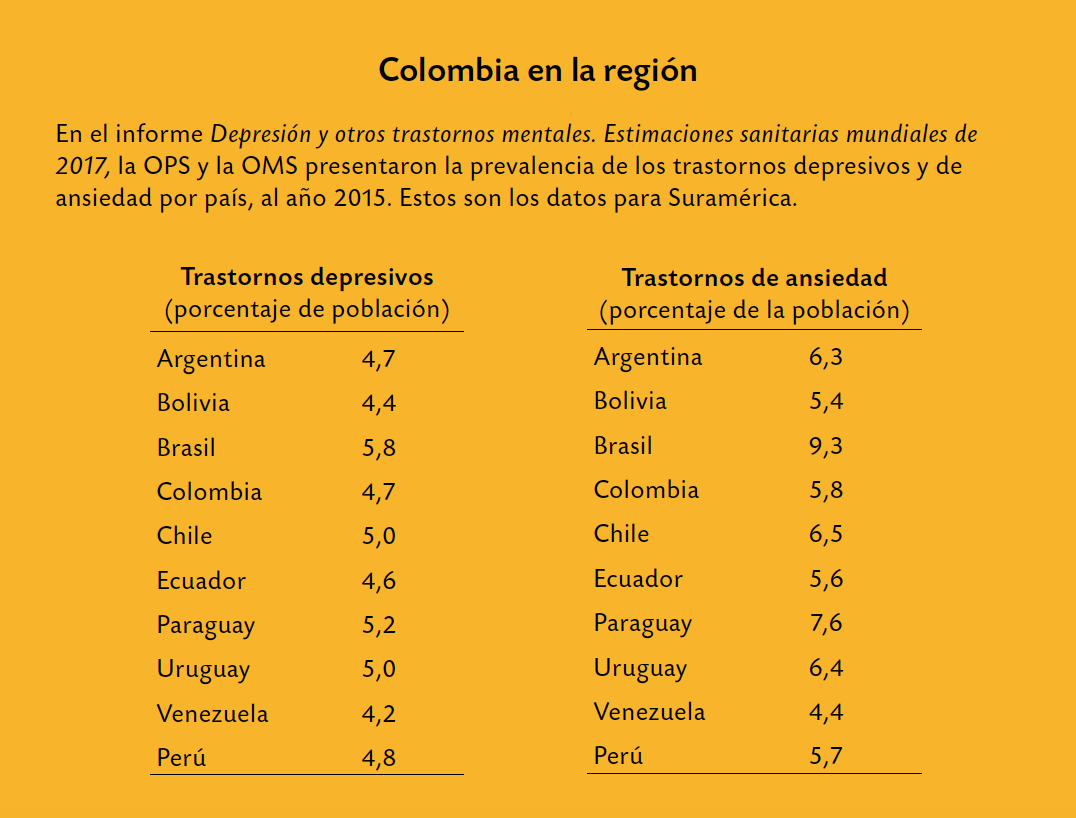
- DE PROBLEMAS Y TRASTORNOS
Nubia Bautista, coordinadora del Grupo Gestión integrada para la Salud Mental del Ministerio de Salud, dice que en la nueva política se abordan tanto los problemas como los trastornos mentales. Y es que aun cuando en la calle sea común escuchar que alguien “está loco”, la verdad es que la mayoría de la población tuvo, tiene o tendrá, al menos en una ocasión, un problema de salud mental.

“El trastorno es lo que se conoce más habitualmente. Puede ser afectivo, bipolar, depresión, psicosis o de conducta alimentaria. Estas condiciones afectan de manera importante las esferas emocional y cognitiva, y pueden generar disfuncionalidad –explica Bautista–. En los problemas estamos casi todos porque ahí están las afectaciones que responden a los estresores de la vida cotidiana (como, por ejemplo, el duelo), que hacen que tengamos Foto: Carolina Corredor, archivo particular.
momentos en los que el sueño se entorpece, nos sintamos ansiosos, no disfrutemos las cosas como antes y el nivel de preocupación sea constante; esas cosas que todos podemos atravesar, se pueden ‘autolimitar’ si contamos con una buena red de apoyo y con habilidades para afrontar los eventos difíciles”.
Según la Encuesta Nacional de Salud Mental de 2015, 44,7% de los niños entre 7 y 11 años muestra, al menos, un síntoma relacionado con la esfera mental. Los más frecuentes son lenguaje anormal (19%) y asustarse o ponerse nervioso sin razón (12,4%). Además, 12,2% de los adolescentes entre 12 y 17 años presentan problemas mentales, como asustarse con facilidad (24,6%) y dolores de cabeza frecuentes (20,5%). En la franja de adultos de 18 años o más, entre 9,6 y 11,2% tienen síntomas sugestivos de problemas mentales.
En cuanto a los trastornos, la encuesta revela que 4,7% de los niños han tenido cualquier trastorno mental –siendo el Déficit de Atención e Hiperactividad el más prevalente (3%)–, mientras que el porcentaje en los adolescentes es del 4,4%, con mayor prevalencia de fobia social (3,4%) y ansiedad (3,5%). En los adultos es de 4%, siendo la depresión (1,9%) y la ansiedad (2,1%) los más prevalentes.
- DE DETONANTES Y RIESGOS
Lorena no es desconocida. Su ‘fama’ llegó cuando, tras ser víctima de la mala praxis de un cirujano plástico, se convirtió en la líder de la campaña Cirugía Segura Ya, que busca que se regule esta especialidad médica en el país. Esa lucha –en la que tuvo que enfrentar amenazas de abogados, acoso en las redes sociales, exposición de imágenes de su cuerpo y hasta burlas, sin contar el ir y venir a salas de audiencia y al Congreso– se sumó al resultado de la cirugía de senos a la que se había sometido.
“Antes de hacer la denuncia, ya sentía tristeza, como que algo no andaba bien, pero eso se acentuó después con tanta presión. Empiezo a sentir que es una tristeza demasiado prolongada. Dos meses antes de hacer la denuncia pública, había acudido al psicólogo porque, aunque sabía que presentarla implicaba perder mi privacidad, no sabía cómo lo iba a asimilar. Con el psicólogo hasta hicimos ‘memes’ para prepararme para lo que tendría que ver, así le fui dando un norte a lo que estaba viviendo en silencio. Sin embargo, todo fue escalando”, cuenta Lorena.
Tanto la presión como las experiencias traumáticas pueden ser, según los expertos, detonantes de un problema o trastorno de salud mental. El director del Departamento de Psiquiatría y Salud Mental de la Universidad Javeriana, José Miguel Uribe, añade que, además, la inequidad, las condiciones sociales adversas, la pobreza, la exclusión y ciertos determinantes de educación también tienen ‘un peso muy grande’ sobre los trastornos. “Las condiciones sociales son el principal factor de riesgo para las enfermedades mentales –explica–. Además de eso, hay factores más específicos, como los genéticos y, en algunas personas, el consumo de sustancias psicoactivas, que pueden incrementar la posibilidad de que se desaten”.
Según el psiquiatra, quien también es especialista en Salud Pública, aunque estos factores suelen ser generales para cualquier persona del mundo, no se pueden comparar las cifras de incidencia de trastornos mentales entre los países para determinar si, por ejemplo, en Colombia se sufre de más o no, ya que cada lugar tiene sus condiciones propias. “En salud mental no existen países desarrollados, estos también están en vía de desarrollo y tienen que trabajar mucho en las peculiaridades de sus condiciones sociales. En Colombia, nuestras condiciones son conocidas: inequidad, adversidad social, conflicto, experiencias traumáticas, violencia intrafamiliar, violencia de género y exclusión”, sostiene.
- DEL ACCESO A LA ATENCIÓN
De su visita a urgencias, Lorena recuerda una de las peores respuestas que le han dado. “Me dijeron: ‘Con lo que se tomó solo le alcanza para una diarrea’. Al escuchar eso pensé: ‘ni para matarme sirvo’. Mi amigo me había obligado a inducirme el vómito, eso tal vez me ayudó y por eso no llegué tan mal a la clínica, pero finalmente yo era una persona que acababa de intentar quitarse la vida”.
Nuevamente, lo que le pasó a Lorena no es singular. Según el Boletín de Salud Mental Oferta y Acceso a Servicios del Ministerio de Salud (publicado en julio de 2018), en Colombia hay 1.918 entidades con servicios habilitados de psiquiatría, de los cuales 87,3% son de consulta externa, 6,8% de hospitalización y el resto está en otros servicios. Sin embargo, Nubia Bautista reconoce que, pese a que el país ha avanzado en temas de cubrimiento, todavía hay barreras a la hora de acceder a los servicios.
Unas son sociales: “aproximadamente la mitad de las personas que saben que tienen una necesidad decide no consultar porque tiende a pensar: ‘no es para tanto’, ‘no estoy loco’, ‘puedo resolver esto’ –asegura Bautista–. Además, en cierto perfil de personas hay miedo a demostrar debilidad y solo consultan cuando ya es muy grave lo que están sintiendo”.
Otras son de tipo administrativo: “Debemos mejorar porque no hay continuidad en la atención –dice–. El profesional que atiende cada vez es distinto y sobre todo los profesionales básicos, como el médico general, la enfermera y el psicólogo, no pueden atender y remiten todos los casos a un psiquiatra que, en algunas ocasiones, está a ocho horas en lancha y luego a tres horas en carro. Todo ese recorrido para una consulta de 20 minutos. Una consulta de algo que, posiblemente, el médico general hubiera podido atender, entender, apoyar e incluso prescribir algún medicamento de primera línea”, sostiene.
Aunque la distancia no era un problema para Lorena –vive en Bogotá–, sí padeció las barreras administrativas: primero cuando buscó a un psicólogo de su EPS y este la atendió por 20 minutos, sin mirarla a los ojos y le programó su siguiente cita para tres semanas después. Y, luego, cuando quiso que su EPS le diera los medicamentos que el psiquiatra –que estaba consultando de manera particular– le recetaba. “Fueron meses para la primera caja. Uno no puede estar interrumpiendo la medicación. Mi vida, en ese momento, dependía de ese medicamento. El sistema de salud en Colombia no está tan mal si se mide en factores epidemiológicos, pero creo que, aunque la salud es un derecho, la gente no conoce que la salud mental hace parte de ese derecho y por tanto el acceso se convierte en un privilegio. Yo pagaba mensualmente, entre consultas al psiquiatra y medicamentos, 1’200.000 pesos. ¿Cuántas personas pueden hacer eso?”, dice.

En Colombia, según la Encuesta Nacional de Salud Mental, 4% de los adultos ha tenido cualquier trastorno en los últimos 12 meses. La depresión (1,9%) y la ansiedad de cualquier tipo (2,1%) son los eventos más prevalentes.
- DEL DESARROLLO
La Ley 1616 de 2013 declara la salud mental “de interés y prioridad nacional”. La nueva política –que el país conoció en octubre pasado– va más allá y la determina como un tema de desarrollo. Según Nubia Bautista, “este asunto hace parte de los Objetivos de Desarrollo Sostenible, no solo en el punto referente a la salud sino en todos. Es importante que los alcaldes y gobernadores entiendan que este es un tema de desarrollo para sus territorios y los individuos”.
Al respecto, el psiquiatra José Miguel Uribe cuenta que aunque todavía se insiste en la necesidad de atender a quienes tienen problemas o diagnósticos, así como en la prevención, las personas que trabajan en este campo a nivel global han sido enfáticas en manifestar que la salud mental es indispensable para alcanzar los 17 objetivos. “Todo lo que se haga para asegurar que las personas tengan las condiciones más favorables para su desarrollo socioemocional va a tener un impacto positivo, tanto a nivel individual como a nivel poblacional. En esto es interesante el caso de Nueva Zelanda, que decidió que su plan de desarrollo girara alrededor de los conceptos de bienestar y salud mental”.
- DE LOS RETOS
A raíz de su experiencia, Lorena decidió emprender una nueva campaña: No es de locos, que busca visibilizar casos de salud mental y hablar con naturalidad de ello. “No es posible que las personas no sepan que pueden tener una solución para ese tormento por el que están pasando. Las personas normalmente no saben la diferencia entre una tristeza y la depresión, no comprenden los síntomas y se encuentran con familias y amigos que, muchas veces, tampoco los entienden”, dice.
Al igual que Lorena, el doctor Uribe considera que tanto la ley como la política son positivas, aunque teme que lo que quedó en papel no se pueda cumplir. “Lo importante es que la salud mental se ha vuelto un tema que está en la agenda. La gran pregunta que tenemos nosotros es cómo se va a implementar esa política”.
También coinciden en la necesidad de que en Colombia, además de fortalecer la atención primaria en los centros de salud, se debe mejorar la capacidad de atención comunitaria. “Cuando la gente piensa en atención primaria casi siempre piensa en un médico. No. La salud mental no es una atención basada en una persona, en un médico, sino en un equipo que tiene una población a su cargo en un territorio. Para ello tiene que entenderla y conocerla, por eso una red permite que se trabaje sobre los factores más cercanos a las personas. Está compuesta por personas de la comunidad entrenadas y apoyadas por un equipo de atención médica primaria que, a su vez, tiene el apoyo de un equipo especializado. Eso hace que las personas tengan una atención sensible a su contexto”, explica Uribe.
Según Nubia Bautista, la directriz del Ministerio es orientar las políticas a la acción. Por eso, se expidió una guía para su implementación que exige, entre otras, que los territorios hagan un diagnóstico de sus necesidades para que –según sus recursos, su oferta y su problemática– prioricen sus estrategias. “La idea es tener, para finales de 2021, a la totalidad de los departamentos implementando sus políticas”.
Aunque lo común es pensar que las políticas públicas son un asunto del gobierno de turno, después de conocer el panorama, aparentemente, se acabaron las excusas y llegó la hora de entender eso de lo que habla el doctor José Miguel Uribe: “la salud mental no es una cosa de ‘ellos y nosotros’, la salud mental es nosotros. Somos todos”. ◆
*Publicado en la edición impresa de julio de 2019.


